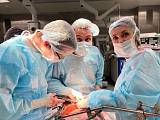
Хирургическое отделение университетской клиники МГУ им. М.В. Ломоносова
Бесплатное лечение по полису ОМС
Вид социального страхования граждан Российской Федерации, представляющий собой обеспечение гарантий бесплатного оказания медицинской помощи при выявлении хирургических заболеваний.
Лечение по квоте (ВМП)
Оказание медицинской помощи при наиболее тяжелых заболеваниях желудочно-кишечного тракта, требующих обязательного использования дорогостоящего инструментария и/или применения сложных хирургических методик.
Лечение на платной основе
Предполагает возможность получения медицинской помощи при любом хирургическом заболевании, независимо от наличия полиса ОМС, без необходимости оформления дополнительных документов и получения квоты, для граждан всех стран мира.
Основным направлением работы отделения хирургии Университетской клиники МГУ им. М.В. Ломоносова является лечения пациентов с доброкачественными и злокачественными заболеваниями органов брюшной полости, малого таза и промежности.
В нашей работе мы используем новейшие минимально-инвазивные технологии, что позволяет нам выполнять весь спектр лапароскопических операций при злокачественных и доброкачественных заболеваниях органов брюшной полости.
Применение лапароскопических методов лечения позволяет нам использовать принципы хирургии быстрого восстановления «Fast track surgery», что ведет к более быстрой и комфортной реабилитации пациентов и значительно сокращает сроки пребывания в стационаре.
Отделение хирургии является клинической базой кафедры хирургии Факультета Фундаментальной Медицины МГУ им. М.В.Ломоносова (заведующий кафедрой – Академик РАН, профессор Валерий Алексеевич Кубышкин). Глубокая интеграция и постоянное взаимодействие с фундаментальными научными школами МГУ им. М.В.Ломоносова позволяет внедрять в работу отделения самые современные достижения отечественной науки.
Сотрудники отделения хирургии Университетской клиники МГУ им. М.В. Ломоносова прошли стажировку в ведущих клиниках России, Европы и США, являются активными участниками российских и международных конгрессов, симпозиумов и мастер-классов.
В нашей клинике к каждому пациенту применяется индивидуальный подход. У сотрудников отделения есть время и возможности, Вас выслушать, найти ответы на Ваши вопросы, предоставить Вам самое лучшее лечение и уход.
Консультации пациентов сотрудниками отделения проводятся по будним дням с 9:00 до 17:00 по предварительной записи. Вы можете оставить заявку на консультацию, позвонив по телефону отделения (495) 003-13-82 или заполнив электронную форму на нашем сайте.