Содержание
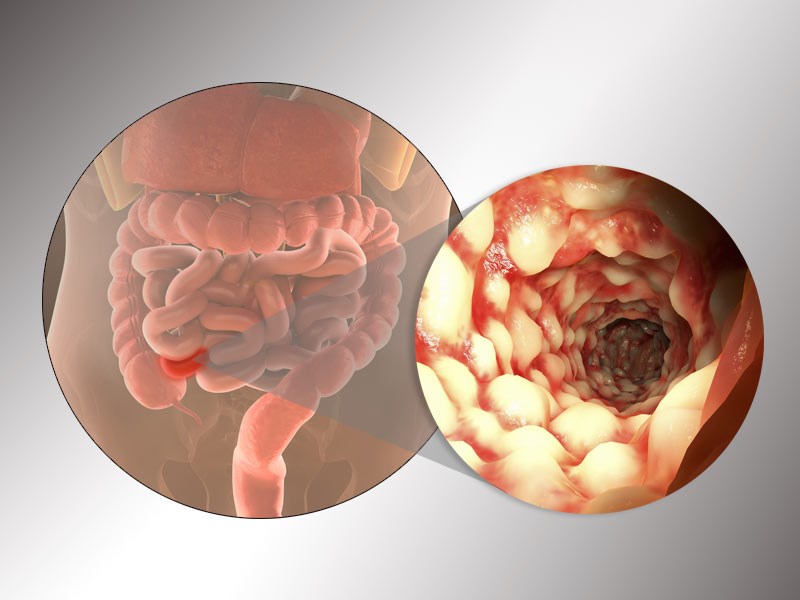
- Что такое болезнь Крона?
- Суть болезни
- Симптомы болезни
- Осложнения
- Диагностика
- Профилактика
- Лечение
-
Вопросы врачу
- К какому врачу мне следует обратиться?
- Когда мне станет лучше?
- Когда мне следует делать операцию?
- Чего мне следует избегать?
- Смогу ли я забеременеть?
















Лечение болезни Крона под руководством кандидата медицинских наук Маркарьяна Даниила Рафаэлевича, в Университетской клинике МНОЦ МГУ им.М.В. Ломоносова