Лечение рака желудка
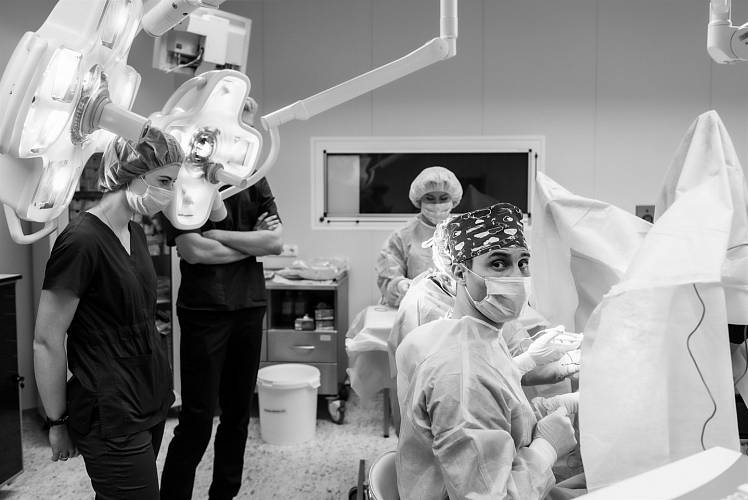
-
Высокотехнологичное диагностическое оснащение
-
Новейшее лечебное и хирургическое оборудование
-
Применение новейших методов химиотерапии и радиотерапии
-
Предпочтение малоинвазивным (лапароскопическим) вмешательствам – возвращение к обычной жизни через несколько дней после операции
-
Лечение любых стадий онкологических заболеваний
-
Мультидисциплинарная команда, которая обеспечивает подбор оптимального лечения и непрерывное наблюдение пациента
Рак желудка – это злокачественное новообразование, которое развивается из измененных клеток слизистой оболочки желудка. Часто опухоль желудка выявляется на поздних стадиях, поэтому очень важно вовремя производить диагностику и лечение данной патологии.
Преимущества лечения в нашей клинике
- Наличие современного диагностического оборудования (эзофагогастродуоденоскопия, УЗИ, КТ, МРТ и др.), позволяющих поставить правильный диагноз и наметить план дальнейшего лечения.
- Проведение лечения любых стадий заболевания.
- Лечение согласно современным отечественным протоколам с учетом международных передовых рекомендаций.
- Лечение самых ранних стадий заболевания проводится с использованием эндоскопических технологий, что не требует разрезов на теле и удаления органа, однако его результаты не уступают “большой хирургии”.
- Большой опыт хирургического лечения рака желудка.
Методы лечения рака желудка
Лечение рака желудка является комплексным и, как правило, включает в себя комбинацию нескольких методов лечения. Выбор метода зависит от стадии заболевания, локализации и размеров опухоли. В нашей клинике применяется индивидуальный подход к каждому пациенту, и только после консилиума хирургов, химиотерапевтов и радиологов, подбирается наиболее правильный алгоритм лечения.
- Химиотерапия: проводится с помощью препаратов, способных быстро убивать делящиеся опухолевые клетки. Данный метод редко применяют самостоятельно. Он, как правило, проводится либо до хирургического лечения для сокращения размеров опухоли и увеличения возможности оперативного лечения, либо после операции для уничтожения оставшихся в организме опухолевых клеток. Как правило, осуществляют введение нескольких химиопрепаратов внутривенно, после чего они воздействуют на весь организм (принцип системной полихимиотерапии).
- Таргетная терапия – лекарственная терапия, прицельно воздействующая на опухолевые клетки (действие препаратов основано на естественных реакциях иммунитета и реакции организма на опухолевые «чужеродные» клетки. При лечении рака желудка она не является рутинной процедурой и чаще используется при неэффективности основных методик лечения не чаще, чем в 12-15% всех случаев рака желудка.
- Эндоскопические методики (эндоскопическая резекция слизистой/эндоскопическая подслизистая диссекция): эти малоинвазивные методики применяются при лечении раннего рака желудка, который поражает поверхностные слои слизистой оболочки желудка. В просвет желудка вводится гастроскоп, обнаруживается опухоль и производится ее иссечение с помощью различных методик: удаления “холодной петлей” или с использованием различных видов энергии (электрическая, энергия аргонной плазмы).
- Хирургическое лечение: в большинстве случаев является единственным радикальным (то есть полным) методом лечения. При необходимости может проводиться в качестве паллиативной помощи (для облегчения состояния больного или в экстренных ситуациях). Объем операции зависит от локализации опухоли и стадии заболевания, общего состояния больного. В нашей клинике предпочтение отдается малоинвазивным (лапароскопическим) методикам, когда инструменты вводятся через небольшие проколы (5-12 мм), а всю проходящую операцию хирург видит на мониторе.
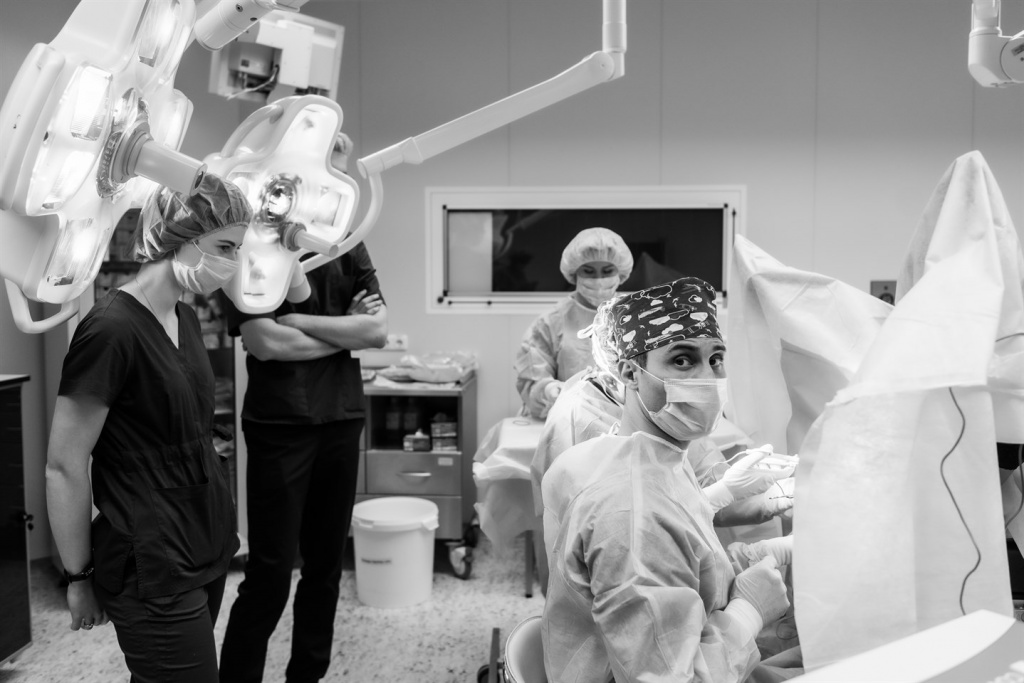
Врачи Университетской клиники МГУ им. М.В. Ломоносова в работе
Виды хирургического лечения
- Субтотальная резекция желудка, при которой удаляется не весь орган и остается небольшая часть желудка вместе с окружающей жировой клетчаткой и лимфоузлами.
- Гастрэктомия, более объемная операция, предусматривающая удаление всего желудка, проведение тщательной адекватной лимфодиссекции (удаления лимфоузлов, расположенных по ходу сосудов). При необходимости производят удаление соседних органов, в которые прорастает опухоль. Затем восстанавливают непрерывность желудочно-кишечного тракта для дальнейшего нормального прохождения пищи: осуществляют соединение пищевода с выделенной кишкой.
- Установка стента (конструкция, позволяющая поддерживать просвет желудка при его сужении открытым) - паллиативное вмешательство, осуществляемое при невозможности приема пищи пациентом из-за сдавления опухолью пищеводно-желудочного перехода.
- Гастростомия или энтеростомия – введение специальной силиконовой трубки в желудок или кишку ниже опухоли через кожу на животе. Выполняется, если опухоль мешает прохождению пищи и пациент не способен питаться, быстро теряет вес, страдает от постоянной рвоты. Эти операции являются паллиативными, то есть не излечивают от болезни, но позволяют либо продлить жизнь и улучшить ее качество, либо служат «мостиком» перед большой операцией, которая проводится уже после того, как пациент восстановит силы, наберет вес и пройдет лекарственное лечение перед операцией.
- Формирование гастро-энтероанастомоза – паллиативная операция, которую необходимо сделать при обнаружении опухоли, перекрывающей выходной отдел желудка, в случае невозможности проведения радикальной операции. Позволяет пище в дальнейшем нормально проходить, но не излечивает до конца от основного заболевания (опухоли).
Варианты лечения рака желудка в зависимости от стадии заболевания
Стадия 0-I
Возможно применение эндоскопической методики, при соответствующих размерах опухоли и глубине прорастания.
Основной метод лечения – хирургический (гастрэктомия либо резекция желудка). Как правило, можно обойтись без химиолучевой терапии.
Стадия II
Основной метод – хирургический: гастрэктомия или резекция желудка с последующей (адъювантной) химиотерапией.
Стадия III
Основной метод – оперативное лечение с проведением химиотерапии как до операции, так и после ее выполнения (периоперационная химиотерапия), что значительно увеличивает шансы пациента на долгую и полноценную жизнь.
Стадия IV или рецидив рака желудка (возобновление заболевания)
Химиотерапия и паллиативные операции (стентирование, гастромия, наложение соустья между желудком и кишкой), которые проводят для облегчения симптомов болезни и улучшения качества жизни, но не излечивают основное заболевание.
Восстановление после операции
Пациентов часто беспокоит вопрос: как же будет перевариваться еда без желудка? Ответ на этот вопрос прост: основная часть пищеварения проходит в тонкой кишке при участии соков поджелудочной железы, и удаление желудка, как правило, не приводит к таким изменениям в пищеварении, к которым невозможно привыкнуть.
После операции, выполненной опытным специалистом, пациент уже в течение двух недель возвращается к тому же питанию, что и после операции, но с одним необходимым условием: он должен внимательно следить за тем, как его организм реагирует на тот или иной продукт (например, боли в животе или вздутие, тяжесть после приема некоторых типов продуктов).
При выполнении всех рекомендаций врача, а при необходимости наблюдаясь у гастроэнтеролога, пациенты способны питаться так же, как и до операции.
Необходимо помнить, что в абсолютном большинстве случаев операция – это лишь этап лечения рака желудка, поэтому сразу же после получения результатов гистологического исследования удаленной опухоли необходимо обратиться к онкологу и продолжить лечение под его руководством.
Бесплатное лечение по полису ОМС
Вид социального страхования граждан Российской Федерации, представляющий собой обеспечение гарантий бесплатного оказания медицинской помощи при выявлении хирургических заболеваний.
Лечение по квоте (ВМП)
Оказание медицинской помощи при наиболее тяжелых заболеваниях желудочно-кишечного тракта, требующих обязательного использования дорогостоящего инструментария и/или применения сложных хирургических методик.
Лечение на платной основе
Предполагает возможность получения медицинской помощи при любом хирургическом заболевании, независимо от наличия полиса ОМС, без необходимости оформления дополнительных документов и получения квоты, для граждан всех стран мира.










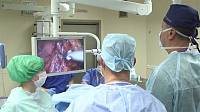































Лечение рака желудка в Университетской клинике МГУ им. М.В. Ломоносова.